日本糖尿病学会が発行している『糖尿病診療ガイドライン 2019』には,2型糖尿病がなぜ発症するのか,その『成因』が記載されていないことを紹介しました.

2型糖尿病以外の 他の糖尿病,つまり1型糖尿病や遺伝性糖尿病(MODYなど),薬物性糖尿病などには,すべて『これが原因の糖尿病である』と書かれているにもかかわらず,です. もちろん『診療ガイドライン 2019』だけでなく,今年発行された『糖尿病治療ガイド 2020-2021』でも同じです(同 ガイド p.18).

なぜ2型糖尿病の成因を明記できないのか
わからないからでしょう.
というよりも,『インスリン分泌不全の糖尿病』と『多量のインスリン分泌を伴うインスリン抵抗性の糖尿病』,つまりほぼ正反対の症状を示す2つの病気を,同じメカニズムで説明できるわけがありません.ですから,これらはまったく別の病気だと考える方がはるかに自然でしょう.
Ahlqvist説
以前の記事で紹介しましたように,スウェーデンの Emma Ahlqvist博士は 上記と同様の考えから,単に『血糖値が高くなるから同じ病気』とひっくるめてしまうのではなくて,新しい分類を提案しました.
その方法は新たに糖尿病と診断されたスウェーデン人(ただし 18歳未満,および妊娠糖尿病,遺伝性・薬物性糖尿病など原因が明らかなものを除く)の詳細なデータを集めて,下記の6つの指標だけをてがかりとして,それ以外には まったく先入観を持たずに,分類してみたのです.
- GAD抗体(*1)の有無
- 発症年齢
- HbA1c
- BMI
- HOMA2-β(*2)
- HOMA2-IR(*3)
(*1)この抗体は,通常 1型糖尿病の判定に使われます
(*2)日本でよく使われるインスリン分泌能の指標=HOMA-βの改良モデル版です.
(*3)日本でよく使われるインスリン抵抗性の指標=HOMA-Rの改良モデル版です.
その結果は驚くべきものでした. しかも結果を示されてみれば 多くの人が『なるほど!』と腑に落ちるものでした.Ahlqvist博士の提案する分類はこうだったのです.
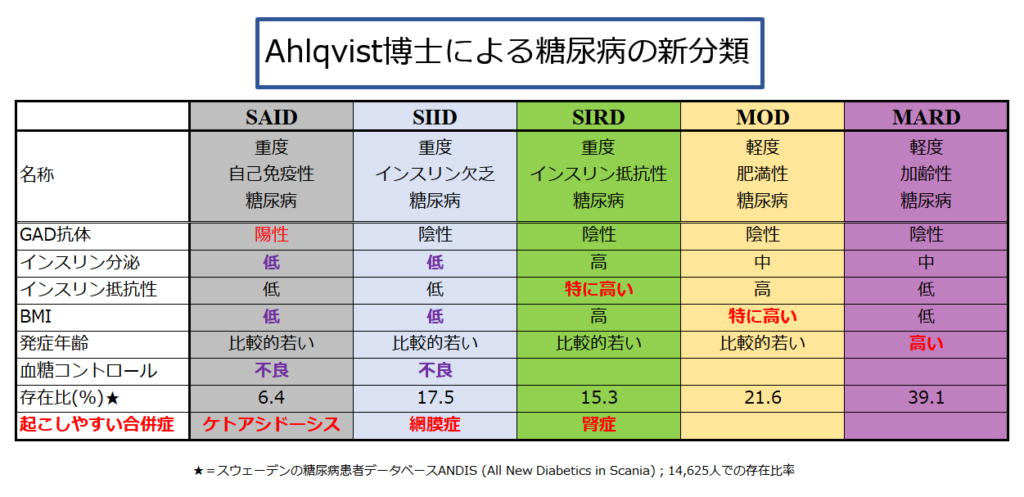
糖尿病患者であれば通常測定される 普通の検査指標を用いて分類しただけなのに,相互にかなり様相の異なる病態パターンがあることが示されています.
インスリン分泌が弱いタイプとインスリン抵抗性が目立つタイプには.病態=症状の違いが大きいことがわかります. そして,何よりAhlqvist博士が『重度~』『軽度~』という名前を病名の先頭につけたのは,合併症の進行速度 及び 起こしやすい合併症の種類がこれらで明らかに違っていたからです.
インスリン分泌不全が大きい SAID(=重度自己免疫性糖尿病;これはほぼ従来分類の1型糖尿病+緩徐進行性1型糖尿病に相当する)ではケトアシドーシスが,SIDD(=重度インスリン分泌不全糖尿病)では網膜症をおこしやすく,また進行が速いという特徴がありました.
インスリン抵抗性が主体の SIRD(=重度インスリン抵抗性糖尿病)では,腎機能低下が速く,糖尿病腎症に至りやすい特徴がありました.
ところが 同じくインスリン抵抗性が強くても MOD(=軽度肥満性糖尿病)では,SIRDのような特徴はなかったのです.
最後のMARD(=加齢性糖尿病)では,『特徴がないのが特徴』と言えるほどで,合併症には目立つ特徴はありませんでした.
このことは重大な意味合いを秘めています.従来の糖尿病医療では,2型糖尿病は 大血管合併症(心疾患や脳血管障害など)や微小血管合併症(網膜症や腎症)は,痩せ型だろうが肥満型だろうが,糖尿病の進行と共にいずれはどれも発生するの【だろう】と考えられていました. しかし,それは【だろう】であって,根拠は不明・予測も不能ということになっていました.しかし,博士のこの分類が正しければ,糖尿病の初期段階でどのタイプに属するか判定できるので,
個々の糖尿病合併症のリスクを予防できる(Targeted Prevention)
ことになり,したがって
それぞれのタイプにもっとも適した治療(Precision Medicine)を最初から行える
と期待されるからです.
現在 日本のガイドラインに記載されている分類では,2型糖尿病はただ一つの病気だということになっています. しかしそれよりは Ahlqvist博士のこの新分類の表の方が,概念上からも実データからも明らかにスッキリとしています.
[3]に続く


コメント
下記に糖尿病の発症原因が説明してあります
『糖尿なのに脂質(あぶら)が主因』
発行:日本脂質学会
発売元:クオリティケア
奥山治美先生ですね.
私は 脂質については ほとんど無頓着です.
動物性脂肪も飽和脂肪酸も忌避していません.バターもたっぷり使っています.
糖質制限を始めてからは 炭水化物が減った分だけ,蛋白質・脂質,特に脂質の摂取量は多くなりました.しかし中性脂肪は逆に大きく低下したので,これで構わないと思っています.
『糖尿なのに脂質(あぶら)が主因』
本を読むと詳細がわかりますが、
下記に目次とⅩ章の抜粋があります
http://www.sefofcouncil.net/wp-content/uploads/2017/09/%E7%B3%96%E5%B0%BF%E3%81%AA%E3%81%AE%E3%81%AB%E8%84%82%E8%B3%AA%EF%BC%88%E3%81%82%E3%81%B6%E3%82%89%EF%BC%89%E3%81%8C%E4%B8%BB%E5%9B%A0%E3%80%80%E6%8A%9C%E7%B2%8B%E3%80%80170901.pdf
植物油脂の毒性が膵臓に害を与えて糖尿病になる機序が説明されています
久山町研究で糖尿病発症率が全国平均の2倍なっています
両地区の食事の差異をチェックしたところ
動物性油脂と植物性油脂の比率に差がありました
油脂の比率;動物性:植物性
全国平均;1:1
久山町 ;1:2
両地区の炭水化物摂取量は同率ですから、江部医師の糖質説では説明できません
アメリカは日本より糖尿病の発症率が数倍になっています
バターを減らして植物油を増やし始めて10年後から糖尿病の発症率が急増し続けています
日本も糖尿病患者の著増が収まっていません
私が書籍とネット検索した範囲では、膵臓に害を与える原因として公開されている統計資料は、植物油説しか見当たりません
X章の抄録を読んでみました.
脂質全般を『悪』と決めつけて,しかもその内容を考慮せずに 一律に25%以下にせよとする食品交換表の考えは,私も 不合理・非科学的だと思っています.
一方で 糖尿病学会は 炭水化物の種類については,『単純糖質より複合糖質』『精製炭水化物より全粒穀物』などと細かく注文をつけているのですから,はなはだしい矛盾です.
また,以前に 江部先生のブログのコメントに書いたこともありますが,『~~阻害剤』というものの安全性は疑わしいと思っております(吸収・代謝されないアカルボースは別ですが).それらは複雑な生化学反応の経路を,無条件に断ち切るからです. DPP-4阻害剤にしても,免疫T細胞表面にも存在している(CD26)ものなのに,これをバッサリと止めてしまって本当に大丈夫なのだろうかと疑っています.
注目する数値指標だけを一点注視して,LDLが下がった,血糖値が下がった,という理由だけで 『~阻害薬』を安易に多用することの危うさは,もう少し強調されていいでしょうね.
そこで,『脂質・あぶら』についてですが,私も 医薬ビジランスセンター発行の『命のチェック』は(その前身の『薬のチェックは命のチェック』の時代から)全巻通読しているので,そのスタンスはよく知っております.
ただ食品の特定栄養素の効果あるいは弊害の根拠というものは,どうしても疫学研究・観察研究しかありませんので,絶対的な断定は困難になりますね.これは この抄録の最後の方でも述べられている通りです.
なお,最後に引用されている図102は,LagiouのBMJ論文ですが,
https://www.bmj.com/content/344/bmj.e4026.short
これは私のこの記事
https://shiranenozorba.com/2020_03_06_1st-anniversary-of-blog/
でも述べた通り,デタラメな論文だと思っています. 抄録では『スウェーデン女性(30-49 歳、43,396 名)を15.7 年追跡』とありますが,『追跡』はしておりません.15年前にたった1回だけ行った本人の食事アンケートの結果だけが根拠なのです.15年間も同じ食事を続けられる人がいるでしょうか.
こんにちは。私は糖尿病とわかる前は脂質制限をしており「油脂類を一切使用していないパン」のレシピ本を持っていてパンを焼いたりしていたので、少なくとも一部の患者では脂質のせいではなさそうな気がします。
私は家族歴、網膜症と腎症がありますからMODY3を疑われたこともありますが、遺伝子検査をしていないので結局2型だろうということになっています。いつも興味深い記事をありがとうございます。
一部の医師・管理栄養士の『脂質を食べるから 皮下脂肪や内臓脂肪が増える』という 一種の信仰的信念は まだまだ強いものがありますね.
仮に脂質の摂り過ぎはよくない,それは一般論として正しいとしても,その人のかかえるリスクや年齢にもよるでしょう,と言いたいです.私のような高齢者ともなれば,『20年後,30年後の心疾患リスク? それがどうした?』と笑い飛ばしたいですね.高齢者の食事は 極端なオーバーカロリーでない限り 高たんぱく・高脂質が望ましいぐらいだと思っています.
私は80歳、男です
1年前に、20年ぶりの健診で、高血圧(動脈硬化)、初期糖尿病、中期腎臓病が判明しました
それ以来、1年がかりでこれらの治療方法を調べた結果、動脈硬化学会、糖尿病学会、腎臓病学会の指針とは異なる治療方法があることを知りました
投薬をしないで定期的な血液検査だけをしてくれる開業医を見つけるために、5軒のドクターショッピングをしました
自分が主治医になり、n=1のテストを続けています
現在は、薬は使わず、食べ物と運動で治療をしています
糖尿病対策として糖質50g/日、腎臓病対策としてタンパク質50g/日、必要カロリーは脂質で補っています
このとんでもない食事でよいのか自信がなかったため、ドクター江部に質問をして確認しました
脂質のカロリー比率は70~80%であり、脂質の毒性は重要な問題です
日本脂質栄養学会の奥山治美氏の著書はほとんど読破しました
ほとんどの溶剤抽出植物油は、大量に摂取すると糖尿病・腎臓病・動脈硬化を引き起こすという動物実験の結果と機序が説明されています
本では動物性油脂には毒性がないと強調されています
私が現在摂取している油脂は、精製ラード、無塩バター、ココナッツ油、MCTオイル、アマニ油の5種類と1日1回の青背魚の水煮缶によるオメガ3油です
はじめの頃はオリーブ油も使っていましたが、奥山氏によれば動物実験ではキャノーラ油と同等の毒性があるとのことで、止めました
油の消化時間は、バター1時間、MCTオイル2時間、その他の油脂は4時間ということなので、夕食時はバターとMCTオイルにしています
高血圧対策は、下肢の運動を行って末梢動脈のバイパスを発達させる運動をしています
すこしずつ効果が現れて血圧は下がり傾向です
25年前にガンで方腎を摘出しているので、80歳まで20年間も健康に生きられたのは幸運だと考え、面白がってテストを続けています
かなりケトジェニック食に近い内容ですね.
血中ケトン体濃度は 調べてもらえるのでしょうか?
炭水化物は,精製すればするほど ミネラルや繊維,そして 現在の医学では まだ認識・把握されていない未知の微量成分までどんどん失われていきます. 同じことは,当然 蛋白質・脂質についても言えるでしょう. その点において私は自然食を肯定しています.
>血中ケトン体濃度は 調べてもらえるのでしょうか?
頼めば可能です
ケトン値は十分高いと思いますが、
脂質をやめることができないので調べる気がしません
この食事に変えても自覚症状は変わらないので、問題ないことにしています
腎臓病悪化の指針になる血清クレアチニンによるeGFRと蓄尿クレアチニンによるeGFR値が乖離していて、どちらが正しいかわからなくなりました
そこで、ドクター江部が推奨しているシスタチンcも追加依頼しました
データは血液と蓄尿の中間になっていました
今後はシスタチンcを基準にするつもりです
普通の開業医では、このような判断はしないと思います
当分の間、自分が主治医です
eGFRは しょせんestimated=推測値なので,イヌリンクリアランスによる実測値とは差があっても不思議ではないでしょう. 特に血清クレアチニンからの推測値はバラツキが大きく,血清クレアチニンからのeGFRで60と算定された人の,イヌリンクリアランス実測値をみると 20~100まで分布しています.逆にイヌリンクリアランスでGFR=60の人の 血清クレアチニンからのeGFRもまた40~100と分布しています.
ですので,CKD診療ガイド2012に記載されたように シスタチンCによる GFR推定値の方がよさそうですね.