Ahlqvist博士の提案した『2型糖尿病は4つのそれぞれ異なる病気に分類されるべきだ』という提案は,当初 異論や反論が出たものの,それらはことごとく論破されて,しかもスウェーデン以外の多くの国・人種で検証した結果が続々と出そろうと,むしろ博士の新分類に普遍性と安定性があることが証明されるようになりました.
しかしながら,Ahlqvist博士の革新的な視点は まだ端緒についたばかりです. 現在 各国では,『2型糖尿病は一つではない』ことは既に当然の前提として,更に一歩進めた研究競争が始まっています.
たとえばこの報告は;

Ahlqvist分類による『5つの糖尿病』間で,癌・心疾患含めて全死亡率に差があるのかどうかを検討しています.
日本は周回遅れか
それに比べると,日本の糖尿病医学界の動きは 今一つです. 本来であれば,糖尿病に限らず,日本の医療水準は高く,臨床データは質・量共に豊富なのですから,資金力がモノを言う大規模臨床試験では後れをとっても,このようなデータ解析では有利なはずです.しかし,学会誌,日本糖尿病学会HP ,及び 先月開催された第63回年次学術集会のいずれを見ても,学会にこれといった動きはないようです.
日本人のCluster分析
そんな中で,ようやく1本の報告を見つけました.
Ahlqvist博士の Data-driven Cluster Analysisの手法にしたがって,日本人の糖尿病患者データを分析したものです. ただし,Ahlqvist論文とは以下の点で違いもあります.
後ろ向き解析である
スウェーデンのAhlqvist博士,そして ドイツのZaharia博士の解析は,全人口データ,又は登録した医療機関にかかったすべての糖尿病患者の発症(診断)時点から追跡した前向き解析でした. それに対して,この日本人の例は,必ずしも糖尿病発症(診断)時点のパラメータではありません. 現時点で糖尿病で通院している人の記録を過去に遡って調べたものです. なので 遅い人では,糖尿病と診断されてから8年も経った場合まで含まれています.
単一の医療施設である
スウェーデンでは,Scania県のすべての糖尿病患者が一人残らず対象となっていました. またドイツの例では,複数の医療機関に登録された全患者が対象でした.これらは,『漏れなくムラなく』集めたデータを対象にしています.
対してこの日本人の例では,単一の機関(福島大学)だけのデータです. 著者も述べていますが,大学病院に紹介された糖尿病患者ですから,そもそも合併症リスクが高い集団に偏っている可能性があります.
解析結果
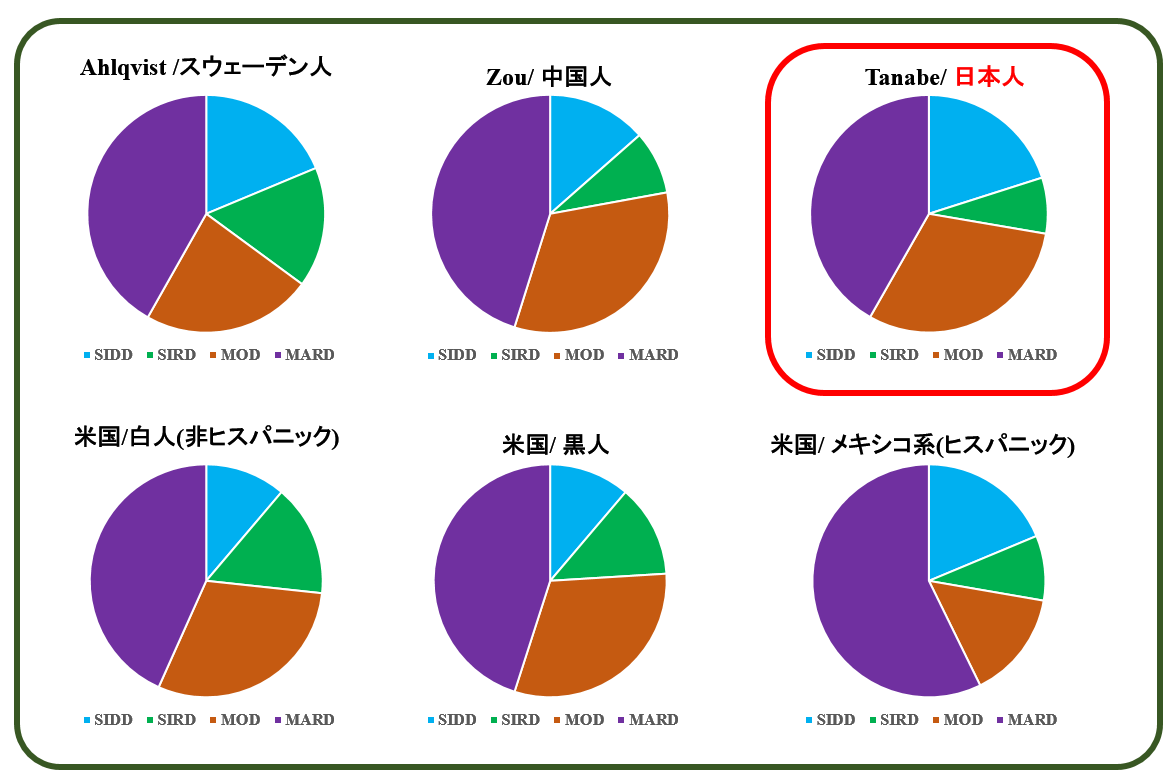
解析結果は下記の通りです.これまでに紹介した他の国の例と併せて示します.(原文では SAID=1型糖尿病も含めて掲載されていますが,ここでは2型糖尿病の4グループだけを表示しています)
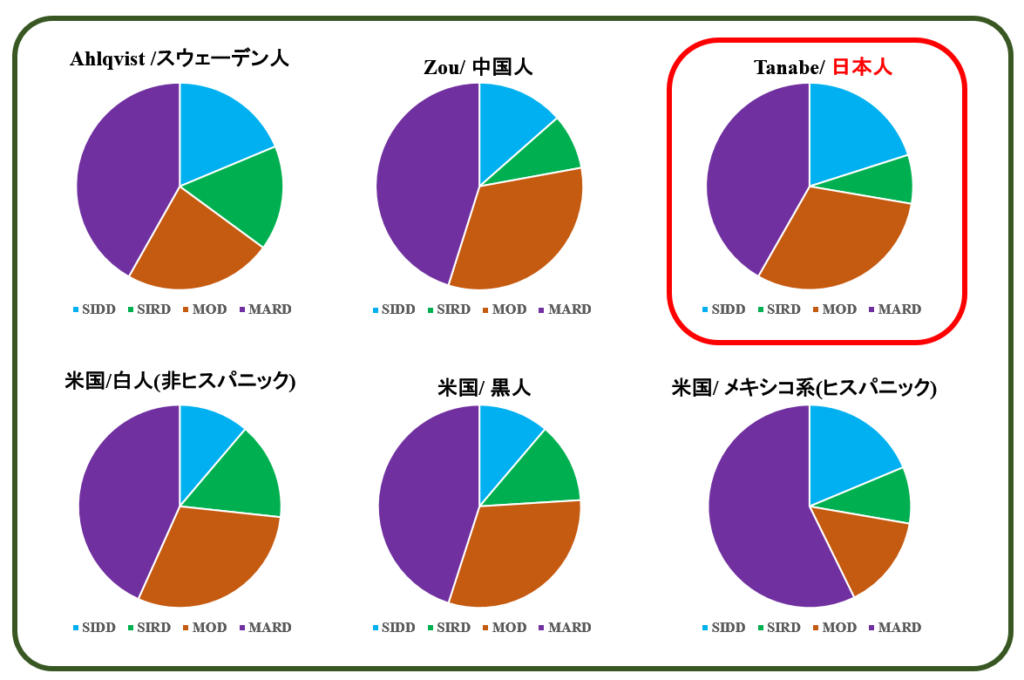
前提条件がかなり異なるにもかかわらず,日本人の場合でもやはりAhlqvist分類は有効でした.また SIRDがとびぬけたインスリン抵抗性とインスリン分泌能を同時に合わせもつなどといった各グループの特徴もそのまま再現されています. この中では 日本人のSIDDの割合が一番高いですが,これが前記の『データの偏り』によるものか,それともこれが日本人 独自の特徴なのかは,この例だけでは判断できないと思います.
[20]に続く

コメント
>日本の糖尿病医学界の動きは 今一つ
Ahlqvist分類が役立つのは、そのどのグループに分類されたかをもってそれぞれの患者に適した治療方法を選択する事だと思うのですが、日本人であれ、どの人種であれ、その集団がどういう割合だったかではなく、その患者個人がどのグループに属しているかと言う事だと思います。
たとえ、動きが活発になったとしても、「日本人は平均的にはこうだ」と言う、「日本人」と言う1つのグループに分類して物事を考えるのではないかと懸念しています。
その結果が、全ての日本人は炭水化物を60%食べればいいのだと言う押し付けがまかり通っている現状だと思うのです。
Ahlqvist分類があろうがなかろうが、個人個人、遺伝子も生活習慣も体型も違い、少なくとも痩せ型と肥満型で同じであるはずがない事は疑う余地はないのに、それらを全て「2型糖尿病」と言う1つのグループにしてきた現状と治療食も炭水化物60%の1種類しか認めていない現状を考えると、Ahlqvist分類をもってしても明るい未来が見えてきません。
本当にと尿病患者を治療しようと言う医師がどれだけいるのでしょう。生活習慣病と言うレッテルを張って改善できないのは患者個人の「悪しき生活習慣」であるかの如くで、医療者の責任を全く感じていないのはいかがなものかと思わざるを得ません。
百歩譲っても医療は個人を診るよりも集団を診ているだけのように思います。したがって特に生活習慣病の場合は、割合の多くを占める病態の場合は、平均値的治療である程度効果があっても少数派は切り捨てられているように思います。
ただ、日本においてはそれも功を奏せず、糖尿病患者が増えている現状です。その事だけを見ても現状の治療方針が誤りであることは明白なはずです。
はたしてAhlqvist分類は日本でどう扱われていくのでしょう。
>少なくとも痩せ型と肥満型で同じであるはずがない
これは遅かれ早かれ いずれ学会も認めることになるでしょう.しかし問題は,それがものすごく『遅かれ』になりそうなことです. 『食品交換表は絶対だ. カーボカウントは 糖質制限に走る患者が増えるから,積極的に教えるべきではない』こう主張する頭のカタい先生方が抵抗したため,カロリー制限食に妥当な修正を加えることすら 10年近くを浪費してしまった前例から考えると,今日明日で学会が新分類を認めることはないでしょうね. 本日時点で 学会はまだ Ahlqvist論文を無視しています.
糖尿病患者が多い割には、大雑把だなと感じます。食後高血糖が身体に悪いと言いながら、それを重要視して診察をしている医師も少ないような。自分の食後血糖値を把握できている患者はどれくらいいるのだろう。
家庭用の血糖値測定器ですら、インスリン患者しか保険適用がないままでしかね?
>食後高血糖が身体に悪いと言いながら
一旦それを直しなさいと言っつたら,『糖質を控えなさい』と言わざるをえなくなりますからね.
SMBGもそうですが,家庭で簡単に測れるインスリン測定器もあればいいなと思います.