大規模臨床研究 DCCTでは.緻密な計画が功を奏して きめ細かい糖尿病管理が確実にHbA1cを低下させ,しかもそれが持続して合併症の発生・進行も抑制できることを 鮮やかに証明しました.
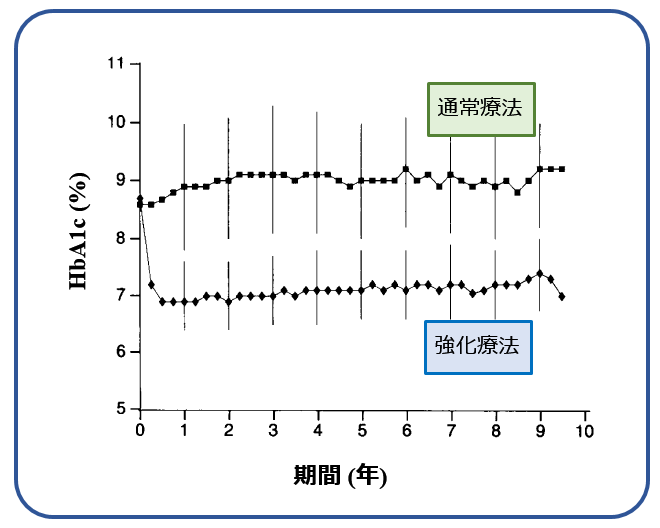
当時の糖尿病治療手段とは,インスリン,SU剤,そしてメトホルミンぐらいしかなかったのですから,これは驚異的なことです. しかもDCCTの被験者はすべて1型糖尿病の人でしたから,SU剤もメトホルミンも使えません. 純粋にクラシックなインスリンと糖尿病への指導介入だけでこれを成し遂げたのです.
ではこの成果はどういう手段で達成されたのでしょうか? その具体的内容を見てみます.
徹底した血糖管理
この研究が行われた1980-1990年代でも,もちろん1型糖尿病の人にインスリンは必須であることは知られていました. また海外では 日本よりもはるかに早く,患者のインスリン自己注射が認められていました.そこで,
1型糖尿病であっても,可能なありとあらゆる手段を総動員して 正常人の血糖値に近づければ,合併症の発症や進行は防止できるのか
これを調べることがDCCTの目的でした.これさえ確認できれば,糖尿病による失明・壊疽などといった悲しい事態を未然に防止できるからです.
逆に,もしも血糖値管理だけでは合併症をくい止められないとなれば,更に別の(血糖値以外の)指標を探索せねばなりません. DCCTは,後の糖尿病治療の方針を大きく左右する分岐点でした.
そして『できるだけ 正常人の血糖値に近づける』方法として,3つの手段が併用されました.
[1] インスリンを常に小刻みに注射する
頻繁に血糖値を測定して,その都度少量のインスリンを注射して,血糖値が大きく変動しないように 患者自身が管理する方法(注1)がとられました.
現在でこそ 連続皮下インスリン注入器(Continuous Subcutaneous Insulin Infusion:CSII)やセンサー付きポンプ療法. (Sensor Augmented Pump:SAP)があります(注2)からこれは可能ですが,当時は 効き目の遅いインスリンしかありませんでした. したがって,前回の記事で,『強化療法』が,「1日4回以上のインスリン注射」としていたのはこれが理由でした.当時の標準的なインスリン療法とは(速効性のインスリンがまだ存在しなかったので)1日に1,2回医師が指示した量のインスリンを注射する,というだけでした. DCCTの『通常療法』とはこの方法を指しています.
(注1) 自らも1型糖尿病であるバーンスタイン博士は,現在でもこの方法で自分の血糖値を常に正常値に保っており,86歳になられた現在も健在です.

(注2) 1型糖尿病の治療(CSIIとSAP)
[2] 運動療法の強化
当時でも糖尿病の悪化防止に運動が有効であることは知られており,患者には運動が奨励されていました. しかし,それは単なる奨励に過ぎませんでした[通常療法]. それに対して[強化療法]では,運動の奨励は同じなのですが,毎月の通院の際には,医師の診察だけでなく行動療法士(behavioral therapist)による運動指導も行われ,かつ日々の運動量に応じてインスリン量も調節する方法が教育されました.
[3] 食事療法とインスリンの連動
DCCTは,医師だけでなく,食事療法の専門家も一体となって糖尿病治療研究に参加した初のケースでした.
更に食事療法についても,特定の方法だけを推奨するのではなく,当時としては効果があると思われていた,すべての食事療法を比較しています.研究に参加した患者は,下記の食事療法パターンに基づいた食事計画書(Meal Plan)を説明され,その遵守状況を毎月報告するよう求められました.
- Healthy Food Choices
- できるだけ健康的な食材(当時の基準で)を取り入れた食事をする
- 食品交換法
- 日本の食品交換表と同じ, 一定カロリーの制限下で同カロリーの食品を選択する
- カーボカウント法
- 食事ごとに 摂取する炭水化物の量に合わせてインスリンを調節する
- 総糖質管理法
- 一日に摂取する炭水化物の総量でインスリンの総量を決定する
DCCTによって,食事療法の効果は大きいのだとあらためて認識されました. 上記のどれであれ,食事療法の遵守率が高い人は,HbA1cの結果がよかったからです.中でも,カーボカウント法をよく守った人は 他のグループよりも優秀な成績でした.
これにより,
血糖値をできるだけ正常人に近づければ,合併症の発症/進行は防止できる.
カーボカウント法は,血糖値の安定に有効である.
という,きわめて重要な情報が得られました. 現在から見れば 『当たり前だろう』と思えるかもしれませんが,その『当たり前』のことを科学的にデータで証明したことの意義は大きいのです. 科学は「気合」や「信念」ではないのですから.
[28]に続く

コメント
カーボカウントについてググると、食品に含まれる炭水化物量を見積もるのは難しく、慣れが必要と言うようなことがどこを見ても書かれています。
たしかに一理あるとは思いますが、じゃあ、食品交換表は簡単なのかと言われると、私は一読して「無理」だと理解し、それ以上読んでいません。
たぶん、読むに当たっての前提条件が違ってたので頭に入ってこなかったのだと思いますし、まず、食品をあの表のように分類して種類と量を覚える事すらできませんでした。
カーボカウントが難しいと言う背景には、食品交換表崇拝のにおいがします。
実際、炭水化物量を正確に見積もるのは難しいかもしれませんが、それは炭水化物を食べることを前提として考えるからであって、炭水化物を食べないと決めればこれほど簡単な方法はありません。
「食べない」と言う事が難しい場合があることは承知していますが、食品交換表では、食べないと言う選択肢すらなく、「満足に食べられない」と言う選択肢一択ですから、それに比べればカーボカウント→糖質制限は遥かに簡単で長期の実践が可能な場合が多いのではないでしょうか。
偶然にも、私は糖質制限と言うメソッドに出会い、それを実践する事になったわけですが、おかげで糖尿病自体への懸念とか恐怖とかは一切ないまま日常を送ることができています。
先の事は分からないので自己責任ですし、まだまだ一般的とは言い難いですが、何れにしても食品交換表一択でなくてよかったです。
米国:Food Exchange System → 日本:食品交換表
米国:Counting Carbs → 日本:カーボカウント
どれも,米国で発案され,日本に持ち込まれたものです.
Pragmatismの米国では Meal Planも,結果と効率 だけで評価し,どんどんその方向をつきつめていきます. つまり 誰もが簡単に実行・継続できてかつ確実に効果がでること.そうでなければ意味がないと考える.
対して日本では,持ち込まれた当初は舶来直伝だったものが,なぜか年月を経るとまるで別物になってしまう. くそまじめな日本人の性癖でしょうが,どんどん複雑で精緻なものにしてしまい,最後は『茶道』『華道』のように『道』をつけて『食事療法道』にしてしまう. そこには『その道の権威』を作らないとどうしても気が済まない.
現在の米国の食事療法ガイドをみてください.
https://www.cdc.gov/diabetes/managing/eat-well/meal-plan-method.html
Plate Methodなんて,仮に字が読めなくても 絵をみただけでもわかるようになっています.