この記事で20年前の日本の糖尿病医療がどんなものであったかを振り返りましたが;
この記事で取り上げた本には,もう一つ 興味深いことが書かれていました.

日本人の二人の男性,AさんとBさんの糖負荷試験 実測データです.
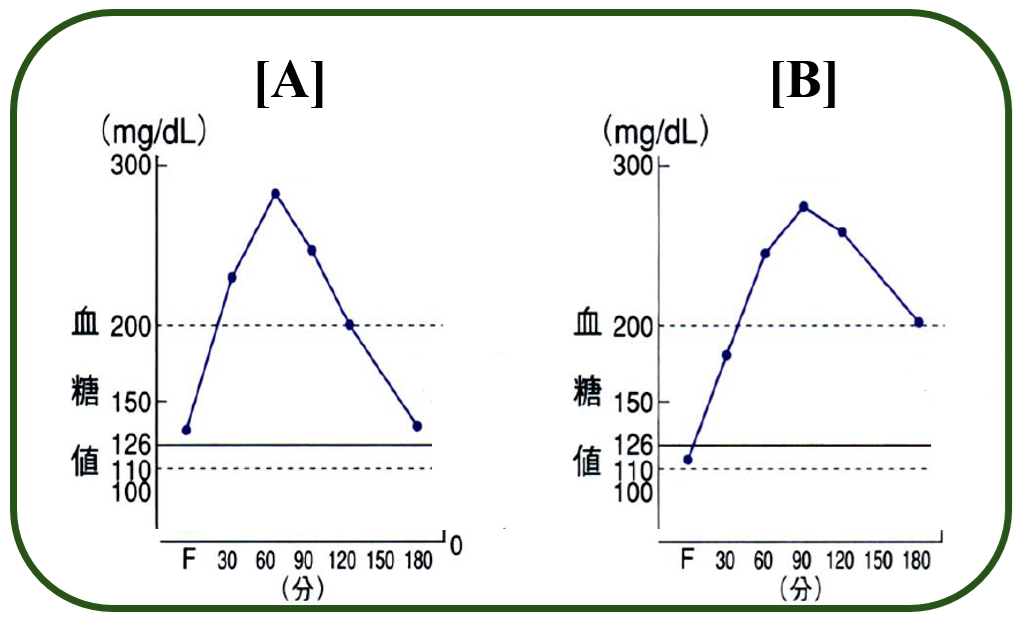
二人の結果は非常によく似ており,試験開始後90分で 血糖値は300近くに達しており,120分後でも200以上ですから,完全な糖尿病型です.図には書かれていませんが,二人ともGAD抗体は陰性なので,1型糖尿病ではありません. つまり,「2型糖尿病」という診断が下ります.ではこの二人は糖負荷試験結果がほぼ同じだから,2型糖尿病として同じ治療法でいいのでしょうか.
この本には,これ以上二人の詳しい説明は書かれていないのですが,著者の野田光彦先生が 2011年に厚労省の審議会でこういう資料を提出していました.

この資料中に,AさんとBさんのデータが このように示されています.

この審議会の議事録を見ると,野田先生は 『お二人とも165cm前後の方ですが、左の方は50kgを少し超えた程度、右は90kg台の人で』と述べており,Aさんは 日本人男性としては痩せすぎ(BMI=18.5未満)であり,家族に糖尿病の人(兄)がいます. 一方 Bさんは,BMI=34.7と 高度肥満すれすれの値で,家族に糖尿病の人はいません. つまり,実際に Aさん,Bさんに来ていただいて眺めると 全然違う見かけの二人なのです. 二人は糖負荷試験で 同じような血糖値推移でした.しかし試験中の血中インスリンはこうだったのです.
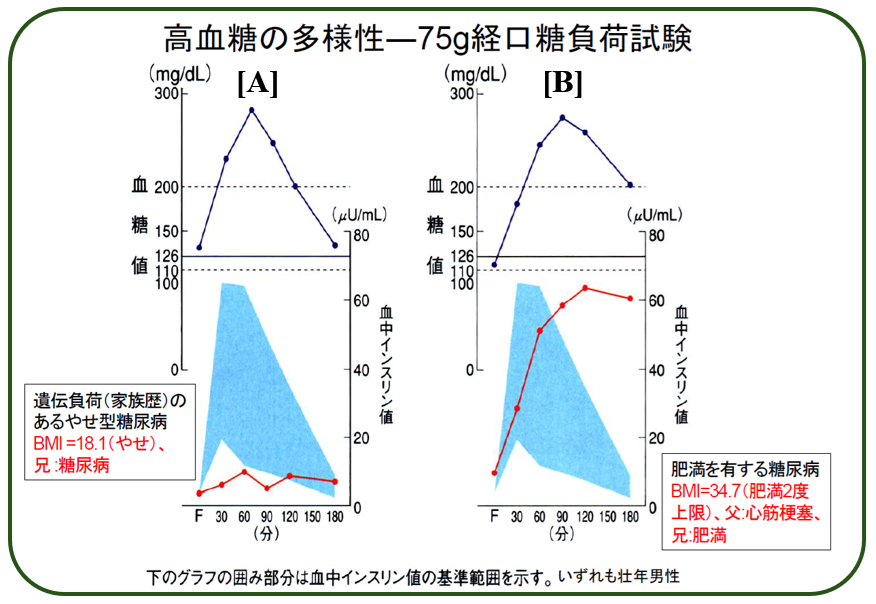
両図の青色ハッチング部は,日本人の糖負荷試験中の標準的なインスリン量です. ご覧の通り,Aさんは この基準範囲からは少なく逸脱しており,逆にBさんは 大きく超過しています. つまり この二人は,体格といい,家系といいい,インスリン分泌能といい,すべて正反対です. これほど違う二人を「同じ2型糖尿病なのだから」として,同じ治療法でいいのでしょうか?
もちろん このようなことは20年前でも知られていたのですから,現在の日本糖尿病学会も当然 十分に理解しています.
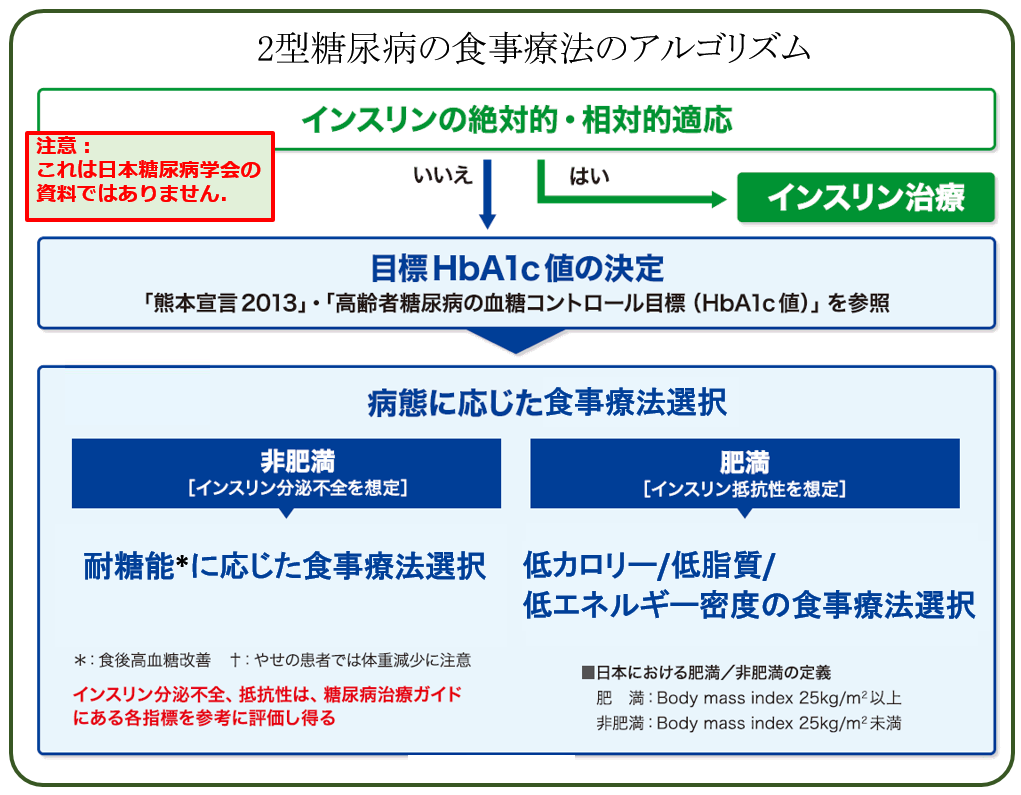
肥満型の糖尿病と,非肥満型の糖尿病とでは,適切な薬物治療は異なる
したがって,それぞれに最適の薬物療法アルゴリズム(手順)を適用すべきであるとして, 2022年 9月にこのように推奨しています.

まことに理にかなった勧告です.
しかしながら,そうであるならば,なぜ肥満と非肥満とで,それぞれに最適な食事療法を提案しないのでしょうか? たしかに「食事療法は個別化すべき」とは言っていますが,個別化云々以前に,肥満と非肥満では,そもそも正反対といっていいほど病態が異なるのですから,推奨される食事療法だって まったく異なるであろうと考える方が自然です.
あらためて,「糖尿病 食事療法のアルゴリズム」を提案します.



コメント
OGTTの血糖変動を見る限り、わたしはBタイプなんですよね。三十路突入記念(笑)に職場で受けたOGTTの結果は、1時間値よりも2時間値の方が高くて200超えでした。検査をオーダーしてくれた医師から「完全な糖尿病だ」と言われました(別の機会に受けた血液検査ではHbA1c(NGSP) 5.5%)。
残念ながら当時の検査結果の用紙を紛失してしまい、血糖変動のイメージしか記憶していません。インスリンも測定していたはずですが、当時はわたし自身もそこまで興味・知識がなく、血糖値しか見ていませんでした。医師も血糖値の高さについては指摘したけどインスリンについてはなんの説明もしてくれなかったので、全く印象に残っていないんですよね。
当時はBMI 24ほどあったので、決して痩せてはいませんでした。お腹周りに脂肪がついていたので、インスリン抵抗性が高い状態だったと思います。
父方母方の親族見渡す限り2型糖尿病家系です。父はメタボタイプ(ピーク時BMI 28くらいでスイカを丸呑みしたようなお腹)、母は筋肉がないやせメタボタイプ(ピーク時BMI 23くらいで全体的にポヨポヨ)。母は昔にOGTTを受けていて、医師から「インスリンが出てない」と評価されたそうです。
そんな両親を持つわたしは、ポヨポヨかつ内臓脂肪が蓄積していたと思われます。今は痩せてお腹周りはかなり小さくなりましたが、全体的にポヨポヨなのは同じです。
糖尿病治療を開始してからは持効型インスリンを使っているのでインスリン値を測定できず、Cペプチドを数回測定したのみです。何度かブログに書いていますが、どうも食後にダラダラとインスリンが出続けている疑惑があって、にもかかわらず低血糖にはならず、むしろ下がらないということは、インスリン抵抗性が高いということかと思っています。
空腹時 CPR 0.68 血糖値110(2019.3 クリニック)
食後1時間半 2.61 140(2019.8)
食後1時間半 2.94 155(2019.9)
食後1時間半 3.02 145(2020.8)
食後3時間半 3.05 118(2019.5)
今の総合病院で最初にCPRを検査したのが食後3時間半のタイミングで、この結果を見た医師が「この患者はインスリンがたっぷり出ているタイプ」と判断したんですよね。
でも、全体の結果を見る限りは、たっぷり出ているというよりはダラダラ出続けているように思います。
鶏むね肉だけを食べて血糖値が上がることなども含めて医師に聞いてみたいなと思っていたのですが、今の担当医では話ができる状態ではなく諦めていました。
次の担当医が話しやすそうなタイプなら、折を見て質問してみようかなと考えています。
BMI 19台後半のやせメタボの場合、やっぱり食事療法よりも高強度の筋トレですかねー へなちょこスクワット程度では太刀打ちできそうにありません…
>たっぷり出ているというよりはダラダラ
ですね.
この現象といい,食後に足踏み運動をするとその時だけ下がり,やめるとすぐにリバウンドしてくる現象といい,インスリン不足主体/インスリン抵抗性主体,どちらであってもつじつまの合う説明が考えられません.そちらのブログにもコメントしましたが,そうだとすると グルカゴンもからんでいるのではないか,(といってもスムーズな説明ができるわけではないのですが),とにかく 第三の因子を仮定しないといけないのかなと思います.
>鶏むね肉だけ
そうそう,これもそうですね. インスリン枯渇型でないのなら,これもわけがわからない.しかしアミノ酸代謝亢進でグルカゴン増加なら話はあいます. おそらく次回記事にしますが,私がほぼ牛肉だけという食事をしてみましたが,血糖値はほとんど上がりませんでした. おそらく典型的なMARDであろう私でもこうなのですが.
わたしのブログの方にも書きましたが、グルカゴンの分泌亢進はありそうですよね。その他、インスリン拮抗ホルモンであるコルチゾールやアドレナリンも怪しいです。インスリン抵抗性の指標としては遊離脂肪酸を調べてみたいですね。ロカボレベルとは言え糖質制限をしているので、遊離脂肪酸は高値なのだと思います。
2型糖尿病患者ではある程度のグルカゴン亢進は見られるようですが、その理由としてはインスリン抵抗性が言われていますよね? 本来ならインスリンがグルカゴン分泌を抑制するが、抵抗性のためにグルカゴン分泌が抑制されない。さらに、肝臓でのインスリン抵抗性から、グルカゴンによる糖放出が抑制できない。そのため血糖値が上がってしまう、と。
GLP-1RAはグルカゴン分泌を抑制してくれるはずなのに、どうもデュラグルチドでは抑えきれていないようです。だから、セマグルチドやチルゼパチドならどうかと思うのですが、BMI 20未満が邪魔して処方してもらえません。
処方は難しいにしても、こういう話を医師とゆっくりできればいいんですけどねぇ…
牛肉だけを食べてみたんですね。
以前、鶏むね肉でも実験されていて、そのときもほぼフラットという結果でしたね。
スーパー糖質制限で血糖コントロールできる2型糖尿病患者が多いことから、タンパク質で血糖値が上がってしまう人は少数派なのだと思います。でなければ、「糖質制限しても血糖コントロールが上手くいかない!」という声が上がってくるはず。
わたしのような場合は、低タンパク質低脂質低食物繊維で、純粋な高糖質食品を少量ずつダラダラと摂り続ける(そしてダラダラと体を動かし続ける)と血糖コントロールができるのかもしれませんね。
血糖値優先の健康度外視した食生活になりそうw