 学会
学会 糖尿病学会 感想7 教育講演~食事療法
【この記事は 第68回 日本糖尿病学会年次学術集会のレポートではなく,講演を聴講した ぞるばの感想です】教育講演とは,学会開催の機会に 糖尿病専門医 (および 糖尿病専門医をめざす一般内科医) に向けて基本的な知識を整理して解説する講演会で...
 学会
学会  学会
学会  イメグリミン
イメグリミン  その他
その他 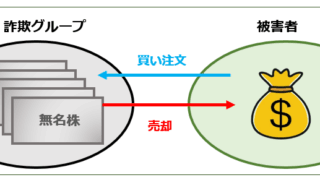 その他
その他  その他
その他  その他
その他  その他
その他  学会
学会 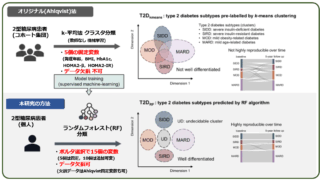 病理
病理 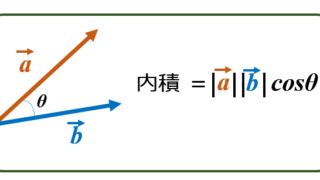 学会
学会  ガイドライン
ガイドライン  学会
学会  学会
学会  学会
学会  その他
その他  その他
その他  その他
その他  その他
その他  病理
病理